
骨粗鬆症
予約システムは外部ドメイン(imamoto.reserve.ne.jp)を
使用しています

骨粗鬆症
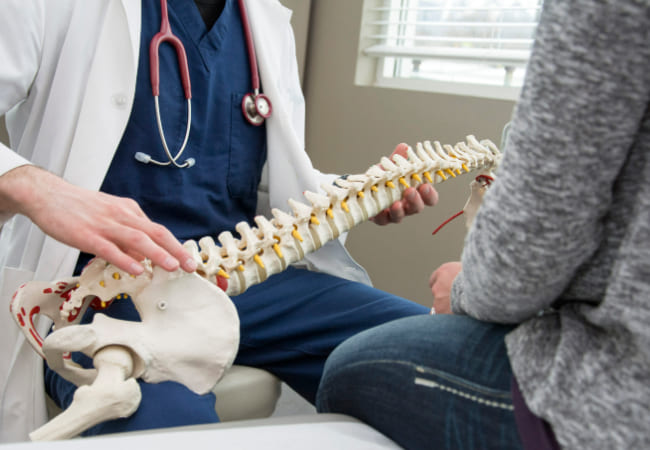
骨は常に「壊す(骨吸収)」と「作る(骨形成)」を繰り返す“リモデリング”によって健康を保っています。しかし、年齢、ホルモンバランス、生活習慣などの影響で骨吸収が優位になると、骨がスカスカになり、骨折しやすい状態(骨粗鬆症)になります。
背骨・股関節・手首などの骨折は生活の質(QOL)を大きく下げ、寝たきりや要介護の原因にもなります。症状が出る前の早期検査と予防が非常に重要です。
骨粗鬆症の発症や進行には、加齢や性別、遺伝といった変えられない要因に加えて、生活習慣や併存疾患などの変えられる要因が深く関係しています。
これらを見直すことで、骨量の維持・骨折リスクの低下につながります。
喫煙
ニコチンは骨芽細胞(骨をつくる細胞)の働きを抑え、骨量減少を加速させます。また、閉経後女性では喫煙により骨折リスクがさらに高まるとされています。
多量の飲酒
アルコールの過剰摂取は、カルシウム吸収の低下や尿中へのカルシウム排泄増加を招き、骨密度を下げます。
極端なダイエット・偏食
カルシウム、ビタミンD、タンパク質など骨の維持に必要な栄養素が不足し、骨量減少の原因となります。若年女性の無理なダイエットは将来の骨粗鬆症リスクを高めます。
運動不足
骨は「負荷」がかかることでリモデリングが促進されます。長時間の座位や運動不足は骨への刺激が減り、骨密度低下の一因となります。
糖尿病
糖尿病では骨質(骨の内部構造)の劣化や骨代謝異常が起こりやすく、骨密度が比較的保たれていても骨折リスクが上昇することが知られています。
高脂血症・動脈硬化
血流障害により骨への栄養供給が低下し、骨代謝に悪影響を及ぼします。脂質代謝異常と骨粗鬆症の関連も注目されています。
ビタミンD不足・日光不足
ビタミンDはカルシウムの吸収に不可欠です。屋内で過ごす時間が長い人や日光に当たる機会が少ない人では、骨密度低下が起こりやすくなります。
閉経後の女性ホルモン低下
エストロゲンの急激な減少は骨吸収を促進し、閉経後数年で急速に骨量が減少します。
当院では、症状が出る前の予防を重視し、以下の年齢を目安に骨密度検査をおすすめしています。
この年代から骨量は静かに減少しはじめます。早期にDXA(デキサ)法で腰椎・大腿骨の骨密度を測定し、将来の骨折リスクを把握します。必要に応じてレントゲン検査や骨代謝マーカーも併用します。
骨粗鬆症の予防・改善には、生活習慣の見直しが基本です。
栄養
カルシウム、たんぱく質、ビタミンD、ビタミンKをバランスよく摂取
運動
毎日の歩行や軽い筋トレで骨や筋肉に適度な刺激を与える
日光浴
不足しがちなビタミンDを体内で合成するために適度に日光に当たる
骨粗鬆症の進行度、骨折歴、年齢などに応じて、薬剤を組み合わせて治療します。
骨吸収抑制薬
(骨の“壊す”働きを抑える)
骨形成促進薬
(骨の“作る”働きを高める)
骨形成促進と骨吸収抑制の二重作用をもつ最新の薬です。
栄養補充薬
これらは単独で使われる場合もありますが、他の薬剤と併用して効果を高める目的で使用されることも多いです。
デノスマブを急に中止したり、投与間隔が延びると、骨の代謝が急激に活発化し骨密度が低下するため、中止後6-12か月の間に「反跳現象」を起こし、背骨が一度に複数カ所折れる骨折が起こることがあります。これを防ぐには、医師と相談しながら薬を計画的に切り替えることが重要です。自己判断での中断は危険です。
骨粗鬆症治療薬のうち、ビスホスホネート・デノスマブ・ロモソズマブで、ごくまれに顎骨壊死(MRONJ)が報告されています。発症頻度は0.001〜0.1%程度と非常に低く、正しい対応を行えば過度に心配する必要はありません。
この問題については、日本骨粗鬆症学会・日本口腔外科学会などが合同で作成した「医科・歯科・薬剤師連携によるポジションペーパー(2023年)」があり、最新の治療方針と対応が整理されています。
それに基づき、薬の一律休薬は原則として不要で、歯科治療時には感染源の治療や創部管理をしっかり行うことが重要とされています。
骨粗鬆症は症状がないうちに進行する病気ですが、
によって、将来の骨折をしっかりと予防できます。
また顎骨壊死は非常にまれな副作用であり、正しい対応と医科・歯科の連携があれば、安心して治療を続けられます。過度な不安で治療を避けてしまうことこそ、骨折リスクを高める最大の要因です。気になることがあれば、いつでもご相談ください。
TOP